Olá, meu Doutor e minha Doutora! A doença arterial periférica (DAP) está estreitamente relacionada com a aterosclerose, que tem como principais fatores de risco tabagismo, hipercolesterolemia e hipertensão arterial sistêmica (HAS).
Vem com o Estratégia MED entender a formação da doença arterial periférica e como identificamos através do exame clínico do paciente!
Navegue pelo conteúdo
O que é a Doença Arterial Periférica
A doença arterial periférica (DAP) é uma condição na qual há um estreitamento ou bloqueio das artérias que fornecem sangue aos membros periféricos, como pernas e braços. Geralmente, a DAP ocorre nas artérias dos membros inferiores e está diretamente relacionada a aterosclerose.
Fisiopatologia da Doença Arterial Periférica
A aterosclerose é uma doença sistêmica das artérias de grande e médio calibre que causa estreitamento luminal devido ao acúmulo de material lipídico e fibroso entre as camadas íntima e média do vaso sanguíneo. Quando as placas afetam as artérias dos membros inferiores chamamos de doença arterial periférica.
- A formação das placas ateromatosas se inicia com uma lesão no vaso sanguíneo causada pelos fatores de risco que veremos logo adiante;
- Em resposta a essa lesão, o endotélio se torna mais permeável e permite a entrada de lipoproteínas que se oxidam na parede arterial;
- As células do sistema imunológico, como os macrófagos, são atraídas para o local da lesão e começam a englobar as lipoproteínas oxidadas, formando células espumosas;
- As células espumosas, ricas em lipídios, combinam-se com as células musculares lisas e outros componentes celulares para formar as placas ateromatosas;
- O tecido conjuntivo (fibroso) é depositado na placa, aumentando sua estabilidade. O que resulta em uma placa mais dura e menos flexível; e
- A medida que o tamanho da placa aumenta, os sintomas se tornam mais evidentes.
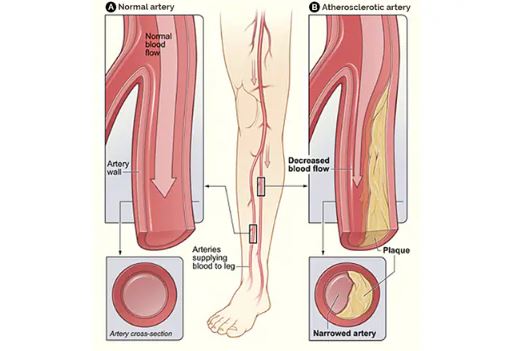
Epidemiologia e Fatores de Risco da Doença Arterial Periférica
Estima-se que aproximadamente 10% dos adultos com mais de 55 anos apresentam DAP de membros inferiores, sendo mais prevalentes em mulheres em comparação aos homens. Os principais fatores de risco são:
- Idade avançada (iniciando-se após os 40 anos);
- Hipertensão arterial sistêmica;
- Tabagismo;
- Diabete;
- Hipercolesterolemia;
- Raça negra;
- Aterosclerose conhecida em outros locais; e
- História familiar de aterosclerose.
Manifestações clínicas da Doença Arterial Periférica
Os sintomas e a gravidade dos sintomas dependem do grau de estreitamento arterial, do número de artérias afetadas e do nível de atividade do paciente. Geralmente os pacientes não apresentam sintomas e, a medida que ocorre o aumento da obstrução arterial, os pacientes podem apresentar:
- claudicação;
- dor em repouso;
- ulceração; e
- gangrena dos membros inferiores.
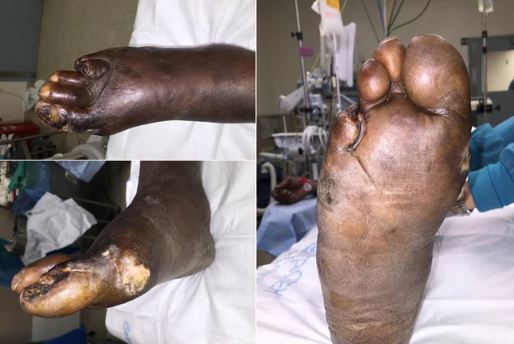
O Exame cardiovascular deve ser realizado em todos os indivíduos com fatores de risco e aqueles com sintomas suspeitos para DAP. O exame vascular deve ser feito com o paciente em decúbito dorsal e ter descansado por pelo menos 15 minutos. Os principais achados ao exame físico são:
- Pulsos diminuídos ou ausentes;
- Evidências de má cicatrização na área de perfusão diminuída;
- Pele seca, brilhante e sem pelos;
- Alterações na cor da pele e nas unhas;
- Tempo de enchimento venoso anormal;
- Ulcerações devido à isquemia; e
- índice tornozelo-braquial (ITB) < 0,9.
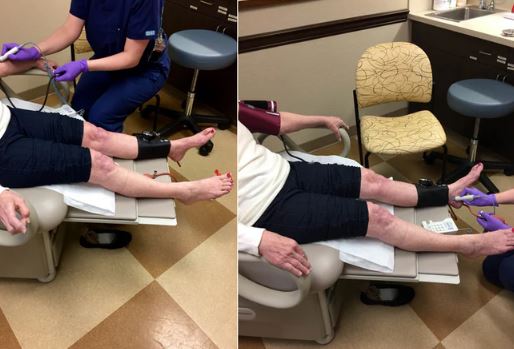
Diagnóstico da Doença Arterial Periférica
Uma história de fatores de risco ou sintomas de DAP, em combinação com achados de exame físico, muitas vezes pode ser suficiente para estabelecer um diagnóstico de DAP. Um índice tornozelo-braquial (ITB) de ≤0,90 tem alto grau de sensibilidade e especificidade para o diagnóstico.
Os exames de imagem não são necessários para estabelecer um diagnóstico de DAP, no entanto, pode ser indicado para diferenciar a DAP de outras etiologias vasculares. A ecografia vascular com doppler (EVD) colorido das artérias de extremidades é um método diagnóstico não-invasivo útil para identificar os vasos obstruídos. Outros exames incluem angiorressonância e a angiotomografia.
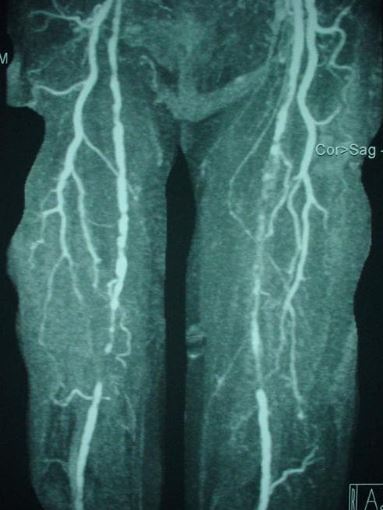
Tratamento da Doença Arterial Periférica
O tratamento da doença arterial periférica envolve mudanças no estilo de vida para reduzir o risco de eventos cardiovasculares futuros e complicações nos membros, como parar de fumar, adotar uma dieta saudável e praticar exercícios físicos.
A terapia antitrombótica (por exemplo, aspirina e clopidogrel) também pode ser benéfica na prevenção secundária da doença cardiovascular aterosclerótica.
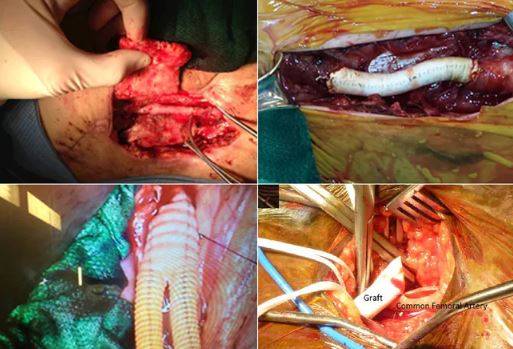
Em casos mais graves, em que o paciente apresenta riscos de amputação do membro, a revascularização é uma prioridade para restaurar a perfusão e limitar a perda tecidual, que pode ser realizada por meio de intervenção percutânea e/ou bypass cirúrgico.
Venha fazer parte da maior plataforma de Medicina do Brasil! O Estrategia MED possui os materiais mais atualizados e cursos ministrados por especialistas na área. Não perca a oportunidade de elevar seus estudos, inscreva-se agora e comece a construir um caminho de excelência na medicina!
Veja também:
- Trombose Venosa Profunda (TVP): fisiologia, sintomas, diagnóstico e mais!
- ResuMED de tromboembolismo pulmonar: fisiopatologia, manifestações clínicas, exames e mais
- Embolia Pulmonar: causas, sintomas e muito mais!
- AINEs: Anti-inflamatórios não esteroides
- Pulmão: anatomia, função e muito mais
- Resumo de pneumonia: manifestações clínicas, diagnóstico, tratamento e mais
- Resumo de derrame pleural: fisiopatologia, caso clínico, exames e mais
- Resumo de coqueluche: agentes etiológicos, transmissão, diagnóstico, tratamento e muito mais
- Resumo de doença pulmonar obstrutiva crônica: fisiopatologia, quadro clínico, diagnóstico, tratamento e mais
Referências Bibliográficas
- Neschis, D. G., & Golden, M. A. Clinical features and diagnosis of lower extremity peripheral artery disease. UpToDate, 2022. Disponível em: UpToDate
- Mitchell, E. L. Noninvasive diagnosis of upper and lower extremity arterial disease. UpToDate, 2022. Disponível em: UpToDate
- Berger, J. S., & Davie, M. G. Overview of lower extremity peripheral artery disease. UpToDate, 2023. Disponível em: UpToDate
- Abai, B., & Boudi, B. F. Peripheral Arterial Disease: Getting the Patient Back in Circulation. Medscape, 2027. Disponível em: Medscape