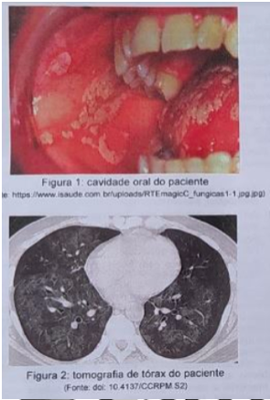
Homem, 38 anos de idade, com dispneia progressiva há alguns meses. Há 2 semanas apresentando fadiga, mal-estar, desconforto torácico, febre e tosse seca. Informa que era previamente hígido. Nega exposição profissional de risco. Exame físico à admissão: MEG, emagrecido, taquipneico, febril, anictérico, com cianose de extremidades. Pressão arterial = 100 X 70 mmHg, frequência cardíaca = 110 batimentos/minuto, frequência respiratória = 32 movimentos/minuto, saturação de O2 = 85% em ar ambiente, temperatura axilar = 37,8°C. Pontuação na escala de coma de Glasgow = 15 pontos. Ausculta cardíaca e pulmonar sem alterações. Abdome escavado, ruídos hidroaéreos audíveis, fígado palpável a 3 cm de rebordo costal direito, espaço de Traube submaciço, indolor à palpação. Extremidades sem edemas. Cavidade oral e tomografia de tórax com imagens reproduzidas a seguir. Entre as opções fornecidas, indique três exames laboratoriais relevantes para a definição de conduta neste caso: