E aí, doc! Vamos explorar mais um tema essencial? Hoje o foco é a Atualização no Manejo da Embolia Pulmonar segundo o Guideline AHA/ACC 2026, trazendo as principais mudanças na estratificação de risco, nas indicações de trombólise, anticoagulação e terapias intervencionistas.
A embolia pulmonar segue como uma das principais emergências cardiovasculares, e o reconhecimento precoce aliado a uma abordagem baseada em evidências é fundamental para reduzir mortalidade e complicações.
O Estratégia MED está aqui para descomplicar as atualizações mais recentes e ajudar você a aplicar, na prática clínica, as recomendações atuais das principais diretrizes internacionais.
Vamos nessa!
Navegue pelo conteúdo
Definição de Embolia Pulmonar
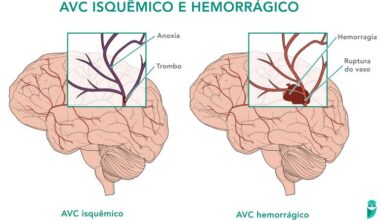
A embolia pulmonar (EP) aguda é uma doença caracterizada pela presença de um trombo alojado no sistema arterial pulmonar. Esse quadro frequentemente ocorre quando trombos venosos migram para a circulação pulmonar.
Fisiologicamente, a presença do trombo nas artérias pulmonares pode causar um aumento anormal do espaço morto alveolar. Além disso, a obstrução vascular gera uma sobrecarga de pressão e volume no ventrículo direito do coração, o que pode causar a dilatação e a diminuição da função desse ventrículo, resultando consequentemente na diminuição do enchimento do ventrículo esquerdo e na redução do débito cardíaco geral.
A condição apresenta um espectro clínico bastante amplo, sendo categorizada desde casos subclínicos e incidentais (AHA/ACC Categoria A), até estados graves de falência cardiopulmonar, choque cardiogênico refratário ou parada cardíaca (AHA/ACC Categoria E)
Estratificação de risco da Embolia Pulmonar
A embolia pulmonar apresenta um amplo espectro clínico, que pode variar desde pacientes assintomáticos até aqueles com choque cardiogênico ou parada cardíaca. Por isso, a diretriz enfatiza que a avaliação de risco deve ser rápida, estruturada e precisa, pois é ela que orienta o prognóstico e a tomada de decisão terapêutica.
A estratificação de risco tem como objetivo identificar a probabilidade de desfechos adversos, como deterioração hemodinâmica e morte precoce, permitindo definir quem pode receber alta precoce, quem necessita hospitalização e quais pacientes devem ser monitorados intensivamente ou avaliados para terapias avançadas.
Componentes da estratificação de risco
- Estado hemodinâmico: a presença de hipotensão persistente ou choque define o grupo de maior risco, associado à falência cardiopulmonar e necessidade de intervenção imediata. A instabilidade hemodinâmica permanece como o principal marcador de gravidade extrema na embolia pulmonar aguda.
- Função do ventrículo direito: a disfunção ventricular direita é um dos principais indicadores prognósticos em pacientes normotensos. A avaliação pode ser feita por métodos de imagem, especialmente ecocardiografia, identificando dilatação do ventrículo direito, aumento da relação ventrículo direito ventrículo esquerdo e redução de parâmetros funcionais.
- Biomarcadores cardíacos: a elevação de troponina e de peptídeos natriuréticos indica lesão miocárdica e sobrecarga do ventrículo direito. Esses achados estão associados a maior risco de deterioração clínica, mesmo na ausência de hipotensão.
- Escore clínico de gravidade: ferramentas estruturadas combinam variáveis clínicas e laboratoriais para estimar mortalidade precoce e risco de complicações. Esses escores auxiliam na decisão entre manejo ambulatorial, hospitalização convencional ou monitorização mais intensiva.
Escores e ferramentas mencionados na diretriz
A diretriz destaca que a estratificação de risco na embolia pulmonar não deve se basear apenas na impressão clínica. Diversos escores e ferramentas estruturadas podem ser utilizados para estimar prognóstico, identificar risco de deterioração e orientar decisões como alta precoce, internação ou monitorização intensiva.
- Simplified PESI: é um escore clínico voltado para estimar o risco de mortalidade em 30 dias. Ele utiliza variáveis clínicas objetivas e classifica o paciente em baixo ou alto risco. É especialmente útil para identificar pacientes que podem ser candidatos a manejo ambulatorial, quando associados a outros critérios favoráveis.
- Bova score: é aplicado principalmente em pacientes normotensos. Ele avalia quatro variáveis: pressão arterial sistólica entre 90 e 100 mmHg, elevação de troponina, disfunção de ventrículo direito e frequência cardíaca elevada. A soma dos pontos permite classificar o paciente em estágios progressivos de risco, identificando aqueles com maior probabilidade de deterioração clínica apesar de não apresentarem hipotensão inicial.
- Hestia criteria: não é um escore de mortalidade, mas sim um conjunto de perguntas clínicas objetivas que auxiliam na decisão sobre tratamento ambulatorial. Se todas as respostas forem negativas, o paciente pode ser considerado elegível para alta precoce. Caso haja qualquer critério positivo, recomenda-se hospitalização.
- CPES score: combina múltiplos marcadores de gravidade, incluindo elevação de troponina, aumento de peptídeos natriuréticos, disfunção ventricular direita moderada ou grave, presença de trombo central importante, trombose venosa profunda associada e frequência cardíaca elevada. O objetivo é identificar risco de choque normotensivo, ou seja, deterioração hemodinâmica mesmo na ausência inicial de hipotensão.
- Shock index: é uma medida simples calculada dividindo a frequência cardíaca pela pressão arterial sistólica. Valores mais elevados indicam maior risco, sendo uma ferramenta rápida para avaliar instabilidade circulatória.
- NEWS e NEWS2: são escores baseados em parâmetros fisiológicos como frequência respiratória, saturação de oxigênio, temperatura, pressão arterial sistólica, frequência cardíaca, nível de consciência e necessidade de oxigênio suplementar. Esses escores ajudam a identificar pacientes com maior risco clínico global e possível deterioração.
Categorias clínicas da Embolia Pulmonar
A estratificação de risco culmina na inserção do paciente em uma das cinco categorias clínicas propostas pela diretriz. Os esquemas anteriores dividiam a embolia pulmonar em categorias amplas, geralmente três:
- Baixo risco;
- Risco intermediário;
- Alto risco.
Essa classificação era centrada principalmente na estabilidade hemodinâmica. A presença de hipotensão persistente ou choque definia o grupo de maior risco. Pacientes normotensos eram classificados como baixo ou intermediário risco, dependendo da presença de disfunção de ventrículo direito e elevação de biomarcadores cardíacos.
Com o tempo, observou-se que pacientes dentro de uma mesma categoria apresentavam desfechos bastante distintos. Mesmo entre os normotensos, havia grande variação prognóstica. Isso evidenciou a necessidade de uma classificação mais refinada e clinicamente útil.
Nova classificação 2026: Acute Pulmonary Embolism Clinical Categories
A diretriz de 2026 propõe um novo sistema denominado Acute Pulmonary Embolism Clinical Categories. Esse modelo organiza a embolia pulmonar em cinco categorias progressivas, identificadas pelas letras A a E.
A proposta é reconhecer a embolia pulmonar como um espectro clínico contínuo, que vai desde pacientes assintomáticos até aqueles com falência cardiopulmonar e hipotensão persistente.
O objetivo é aumentar a precisão da estratificação de risco, melhorar a avaliação prognóstica e alinhar cada categoria às decisões terapêuticas
| Categoria | Perfil clínico | Características principais | Conduta geral sugerida |
| A | Assintomático | Paciente com embolia pulmonar confirmada, porém sem sintomas e sem sinais de instabilidade | Pode receber alta do pronto atendimento, sem necessidade de hospitalização, se não houver outras indicações clínicas |
| B | Sintomático de baixo risco | Presença de sintomas, mas com baixo escore de gravidade clínica e ausência de marcadores de maior risco | Geralmente elegível para alta hospitalar precoce |
| C | Sintomático com maior gravidade | Escore clínico elevado, podendo apresentar elevação de biomarcadores cardíacos e ou disfunção de ventrículo direito | Deve ser hospitalizado para monitorização e otimização terapêutica |
| D | Falência cardiopulmonar incipiente | Sinais de deterioração clínica progressiva, com risco iminente de instabilidade hemodinâmica | Necessita hospitalização e vigilância intensiva |
| E | Falência cardiopulmonar com hipotensão persistente | Instabilidade hemodinâmica estabelecida, com hipotensão persistente ou choque | Requer intervenção imediata e manejo intensivo |
Vamos continuar esse assunto no próximo post! Não vá embora, fique um pouco mais e entenda mais sobre as atualizações da embolia pulmonar. Veja no link abaixo!
R+ Clínica Médica: Atualização no Manejo de Embolia Pulmonar – Guideline AHA/ACC 2026 – Parte 2
Referências
WRITING COMMITTEE MEMBERS; CREAGER, M. A.; BARNES, G. D.; GIRI, J.; MUKHERJEE, D.; JONES, W. S.; BURNETT, A. E.; CARMAN, T.; CASANEGRA, A. I.; CASTELLUCCI, L. A.; CLARK, S. M.; CUSHMAN, M.; DE WIT, K.; EAVES, J. M.; FANG, M. C.; GOLDBERG, J. B.; HENKIN, S.; JOHNSTON-COX, H.; KADAVATH, S.; KADIAN-DODOV, D.; KEELING, W. B.; KLEIN, A. J. P.; LI, J.; MCDANIEL, M. C.; MOORES, L. K.; PIAZZA, G.; PRENGER, K. S.; PUGLIESE, S. C.; RANADE, M.; ROSOVSKY, R. P.; RUSSO, F.; SECEMSKY, E. A.; SISTA, A. K.; TEFERA, L.; WEINBERG, I.; WESTAFER, L. M.; YOUNG, M. N. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation, 19 fev. 2026. Ahead of print. DOI: 10.1161/CIR.0000000000001415. PMID: 41712677.