A neuropatia diabética é uma das principais complicações que aparece com o tempo de evolução crônica do diabetes mellitus. Confira os principais aspectos referentes a este tema que aparece com frequência nos atendimentos da atenção básica e são frequentes nas provas de residência médica!
Navegue pelo conteúdo
Dicas do Estratégia para provas
Seu tempo é precioso e sabemos disso. Se for muito escasso neste momento, veja abaixo os principais tópicos referentes à neuropatia diabética.
- O padrão de neuropatia diabética mais comum é a polineuropatia simétrica distal (PSD);
- Manifesta-se com sintomas de queimação, dormência ou formigamento nos pés que tendem a piorar à noite e seguem um padrão de apresentação clássica em “meia e luva”;
- Idealmente, todo paciente diabético deve ser avaliado para neuropatia anualmente do monofilamento e outros testes sensitivos;
- A principal maneira de impedir a progressão da neuropatia diabética é com um controle rígido da glicemia;
- Para alívio sintomático, os antidepressivos tricíclicos e ISRS, além de anticonvulsivantes, são tratamentos farmacológicos que mostraram eficácia superior ao placebo.
Definição da doença
A polineuropatia diabética (PD) é uma complicação da diabetes caracterizada pela presença de sinais e sintomas de disfunção dos nervos periféricos decorrente da degeneração progressiva dos axônios das fibras nervosas.
É importante entender que existem vários padrões diferentes de neuropatia que podem se apresentar em indivíduos com diabetes. Destes, o mais comum é a polineuropatia simétrica distal (PSD), foco deste resumo.
Epidemiologia e fisiopatologia de neuropatia diabética
Segundo dados da OMS de 2020, calcula-se que 9,3% dos adultos, entre 20 e 79 anos, vivem com diabetes no mundo. No Brasil, a estimativa da incidência de diabetes chega a 21,5 milhões para 2030 na população geral.
A real prevalência da neuropatia diabética é controversa, mas acredita-se que no momento do diagnóstico de DM II em pacientes, cerca de 10% a 20% dos pacientes são diagnosticados concomitantemente com NP. Em um estudo, a incidência de neuropatia aumentou de 7,5% na admissão para 50% em 25 anos de acompanhamento.
No diabetes, um conjunto complexo de fatores metabólicos, vasculares e talvez hormonais, altera o equilíbrio entre o dano e o reparo da fibra nervosa em favor do primeiro. Causas implicadas de danos nos nervos periféricos incluem dano por estresse oxidativo, acúmulo de sorbitol, produtos finais de glicosilação avançada e distúrbios nas vias da hexosamina, proteína quinase C e polimerase.
Esse processo ocorre em um padrão seletivo de fibras que afeta preferencialmente as fibras sensoriais e autonômicas distais, levando à perda progressiva de sensibilidade que fundamenta as manifestações clínicas da polineuropatia diabética.
Manifestações clínicas de polineuropatia diabética
A polineuropatia simétrica distal manifesta-se com sintomas de queimação, dormência ou formigamento nos pés que tendem a piorar à noite. Essas manifestações seguem um padrão de apresentação clássica em “meia e luva”, em que as mãos e os membros inferiores são comumente afetados. Aproximadamente 15 a 20% dos pacientes apresentam sintomas dolorosos que podem limitar a funcionalidade e diminuir a qualidade de vida.
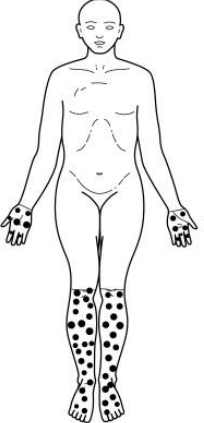
Muitos pacientes com neuropatia apresentam sintomas de dormência leves a moderados, mas ainda mantêm sensações protetoras nos pés. No entanto, com a falha no controle glicêmico esses pacientes comumente avançam para incapacidade neurológica relacionada à perda sensorial e risco de úlceras e amputações nos pés.
A neuropatia autonômica também é muito comum no diabetes que apresentam a neuropatia periférica, incluindo sintomas como desconforto abdominal, constipação, frequência cardíaca variável, síncope, fluxo urinário fraco, esforço para urinar, esvaziamento incompleto da bexiga, intolerância ao calor, sudorese gustativa, diaforese extrema, além de síndrome do túnel do carpo, radiculopatia, neuropatia lombossacral e cervical.
Diagnóstico de neuropatia diabética
O exame clínico é atualmente considerado o padrão ouro para diagnóstico da condição. Idealmente, todo paciente diabético deve ser avaliado para neuropatia anualmente através da sensibilidade dos pés por meio de monofilamento de 10g, associado a mais um teste entre: diapasão 128 Hz (sensibilidade vibratória), pino ou palito (sensibilidade dolorosa), martelo (reflexo aquileu) ou bioestesiômetro (limiar de sensibilidade vibratória).
#Ponto importante: A diminuição da sensação vibratória geralmente é a primeira manifestação da doença.
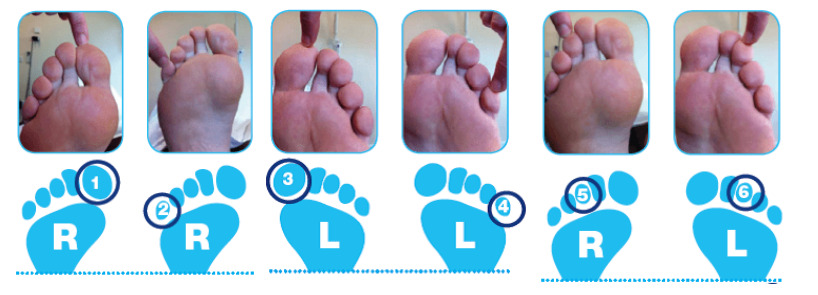
O teste do microfilamento de 10g é feito tocando levemente alguns pontos específicos do pé do paciente para descobrir quantos dos toques serão sentidos como demonstrado na figura abaixo. Se o paciente sentir cinco ou seis dos seis toques realizados, sua sensibilidade é normal e não há risco aumentado para problemas nos pés causados por alterações da sensibilidade.
Tratamento da polineuropatia diabética
A neuropatia diabética sintomática estabelecida geralmente não é reversível e o tratamento visa retardar a progressão e prevenir complicações. A principal maneira de impedir a progressão da neuropatia diabética é com um controle rígido da glicemia.
Para controle sintomático os antidepressivos tricíclicos, em particular a amitriptilina, nortriptilina ou desipramina, são os medicamentos mais estudados e eficazes no tratamento da neuropatia diabética embora não exista uma evidente diferença de efeito entre eles.
Além deles, os inibidores da recaptação de serotonina-norepinefrina, como a duloxetina e venlafaxina, e alguns anticonvulsivantes, como a gabapentina e pregabalina, também demonstram efetividade no tratamento da dor neuropática com um efeito dose dependente.
#Ponto importante: Todas as úlceras de pé diabético infectadas precisam de tratamento com antibioticoterapia e, em alguns casos, desbridamento da lesão ou amputação.
Veja também:
- Diabetes Mellitus: o que é, tipos e muito mais
- Resumo de diabetes mellitus tipo 1: diagnóstico, tratamento e mais!
- Resumo de cetoacidose diabética: diagnóstico, tratamento e mais!
- Resumo de TSH: diagnóstico, tratamento e mais!
- Resumo de hiperhomocisteinemia: diagnóstico, tratamento e mais!
- Resumo de cortisol: diagnóstico, tratamento e mais!
- Resumo de acantose nigricans: diagnóstico, tratamento e mais!
- Resumo sobre tiamina (vitamina B1): indicações, farmacologia e mais!
- Resumo de escorbuto: diagnóstico, tratamento e mais!
- Resumo de hipotireoidismo congênito: fisiopatologia, clínica, diagnóstico e tratamento
- Resumo de fisiologia da hipófise
- Resumo de acromegalia e incidentaloma hipofisário: fisiologia, clínica, diagnóstico e muito mais
- Resumo de hiperprolactinemia: fisiologia, manifestações, diagnóstico e muito mais
- Resumo de hiperplasia adrenal congênita: da fisiopatologia ao tratamento
Referências bibliográficas:
- Bansal V, Kalita J, Misra UK. Diabetic neuropathy. Postgrad Med J. 2006 Feb;82(964):95-100. doi: 10.1136/pgmj.2005.036137. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2596705/
- Bodman MA, Varacallo M. Peripheral Diabetic Neuropathy. [Updated 2022 Sep 29]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK442009/
- DIAS, R. J. S. & CARNEIRO, A. P. – Neuropatia diabética: fisiopatologia, clínica e eletroneuromiografia. Acta Fisiátrica 7(1): 35-44, 2000.
- Feldman, EL, Callaghan, BC, Pop-Busui, R. et al. Neuropatia diabética. Nat Rev Dis Primers 5 , 41 (2019). https://doi.org/10.1038/s41572-019-0092-1
- Nascimento OJM do, Pupe CCB, Cavalcanti EBU. Diabetic neuropathy. Rev dor [Internet]. 2016;17:46–51. Available from: https://doi.org/10.5935/1806-0013.20160047
Crédito da imagem em destaque: Pexels