Olá, futuro residente, o trato gastrointestinal é bastante complexo, por isso dividimos em partes, aqui abordaremos o famigerado estômago, passaremos pelo tema vendo desde sua anatomia até patologias como gastrites e desordens motoras. Venha conosco e domine esse assunto importante.
Navegue pelo conteúdo
Anatomia e fisiologia do estômago
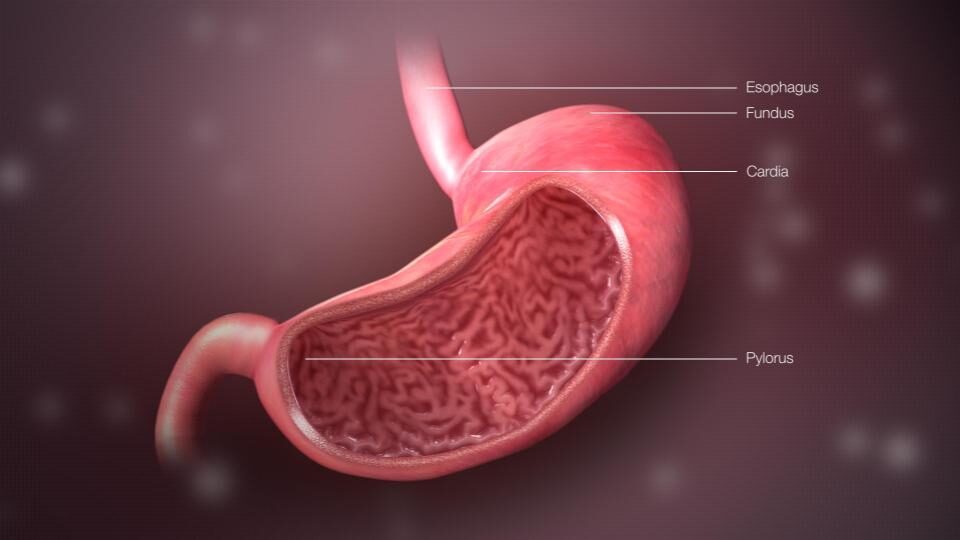
O estômago apresenta a pequena e a grande curvatura, delimitando superior e inferiormente, além de ser dividido em 4 regiões: a cárdia, o fundo, o corpo e o antro.
- A cárdia está logo abaixo do esôfago, compondo o esfíncter esofágico inferior.
- O fundo funciona como um reservatório de alimento, além de disparar os estímulos rítmicos de contração gástrica.
- O corpo é a parte mais secretora do estômago contendo células parietais, glândulas oxínticas e células principais, que produzem ácido clorídrico, fator intrínseco e pepsinogênio.
- O Antro é a região mais distal funcionando como um anteparo para a moagem dos alimentos, além disso, também tem células B (produtoras de gastrina, aumentam acidez) e células B (produtoras de somatostatina, diminuem a acidez).
A vascularização do estômago é assim composta:
- Pequena curvatura: irrigada pela artéria gástrica esquerda (ramo da hepática comum) e gástrica esquerda (ramo do tronco celíaco); e
- Grande curvatura: irrigada por artérias gastroepiploicas direita e esquerda (ramo da esplênica).
Produção e regulação do ácido clorídrico
Por essência, o estômago tem a função de continuar a trituração dos alimentos iniciada na boca e da digestão enzimática das proteínas ingeridas. As células parietais secretam ácido clorídrico e as células principais secretam o pepsinogênio (precursor da pepsina). Para a produção de ácido clorídrico 3 estímulos podem acontecer por acetilcolina, gastrina e histamina.
A excreção de prótons H+ é feita para a luz do estômago de modo que ocorra a reação com o íon cloreto para formar o ácido clorídrico, que através da acidez transforma o pepsinogênio em pepsina, assim digerindo as proteínas ingeridas. Aqui vale destacar duas vias de ação farmacológicas:
- Bloqueadores de receptor H2 (Ranitidina): bloqueio parcial da acidez pela via histamínica; e
- Inibidores de bomba de próton: realizam o bloqueio total da produção ácida.
A produção e excreção de tais substâncias ocorre em 3 fases:
- Fase cefálica: estimulada pela grelina, produzida no estômago nas células épsilon, é a fase que gera o apetite, parecido com aquele que você está sentindo agora.
- Fase gástrica: o alimento no estômago e a sua distensão estimula a produção de gastrina.
- Fase intestinal: é a fase em que o alimento sai do estômago, e, para isso, é preciso inibir o estímulo secretor, os hormônios envolvidos são a secretina que estimula a produção de bicarbonato de sódio e água além da colecistoquinina (CCK) que estimula a contração biliar e inibe o apetite e motilidade gástrica.
Motilidade gástrica
São 3 os movimentos peristálticos do estômago:
- Propulsão: onda de baixa amplitude, leva o alimento até o piloro;
- Moagem ou trituração: onda de grande amplitude, que tritura o alimento; e
- Retropulsão: o piloro se fecha de maneira vigorosa e o alimento volta para o corpo gástrico.
É também importante saber sobre o reflexo gastrocólico, que é uma sinalização mecânica e neuro-hormonal para maior motilidade do e absorção de nutrientes, a parte nervosa ocorre por estímulo do nervo vago e a parte hormonal por estímulo de CCK , gastrina, serotonina, entre outros.
Uso clínico dos hormônios digestivos
Podem ser usados para diagnóstico e terapêutica, a dosagem de gastrina é importante para caracterizar o distúrbio de hipergastrinemia, que pode ter as seguintes causas:
- Uso de IBP por mecanismo compensatório;
- Estase/obstrução a distensão, a perda de HCl na estase e inibição da secretina fazem o aumento da gastrina;
- Gastrinoma (Zollinger-Ellison), tumor produtor do hormônio;
- Síndrome do antro retido, antro residual em alça cega por erro cirúrgico;
- Insuficiência renal crônica retardo do esvaziamento gástrico e diminuição da depuração de gastrina;
- Síndrome do intestino curto por disabsorção;
- Gastrite autoimune glândulas oxínticas destruídas de maneira compensatória as células G produzem gastrina em excesso; e
- Hiperplasia de células G antrais gastrite antral por H. Pylori, provocando inflamação e hiperplasia das células G.
O teste da secretina pode ser útil para encontrar tumores neuroendócrinos no duodeno e pâncreas, pois este hormônio estimula a produção de gastrina pelo tecido neoplásico.
Dosagem de pepsinogênio, a diferença entre os dois tipos de pepsinogênio, mostra risco de câncer gástrico. Entre outros testes.
Gastrites
O termo é utilizado para designar inflamação no estômago, algumas características fazem parte da classificação, como:
- Aguda ou crônica com relação ao tempo de evolução;
- Por H. Pylori, atrófica autoimune, alcalina, por estresse com relação ao mecanismo causador; e
- Doença de Ménétrier, Gastrite eosinofílica, Gastrite linfocítica, Gastrite granulomatosa que são causas diferenciais.
Na gastrite aguda é possível evidenciar a presença de neutrófilos no tecido, sendo o tratamento com IBP ou inibidor H2. Já na doença crônica se encontram infiltrados de linfócitos e plasmócitos que podem gerar fibrose e em última instância gerar atrofia da mucosa gástrica.
Aqui vale um destaque para a gastrite por H. Pylori, essa bactéria pode causar gastrite, sendo um fator de risco para o surgimento de adenocarcinoma gástrico. Por isso, pacientes se beneficiam de endoscopia de rastreio a cada 2 ou 3 anos.
O tratamento para H.Pylori não deve ser feito apenas com um resultado de exame positivo, além disso, deve-se ter uma indicação absoluta ou relativa. Das absolutas temos:
- Linfoma de MALT;
- Úlcera péptica; e
- Adenocarcinoma Gástrico.
Já das relativas temos:
- Parentesco de 1º grau com portador de adenocarcinoma;
- DIspepsia crônica (maior que 3 semanas);
- Uso contínuo de AAS e/ou AINH; e
- Anemia ferropriva de causa desconhecida.
O tratamento é feito da seguinte maneira:
- IBP 2 vezes ao dia + amoxicilina 1g de 12/12 horas + claritromicina 500 mg de 12/12 horas por 14 dias.
Gastrite autoimune
É causada pela destruição de corpo gástrico por intermédio de anticorpos. As células oxínticas são as que acabam destruídas. Como o corpo é mais atingido, há uma queda na produção de PEP-1 em relação a PEP-2. Além disso, deve-se fazer uma pesquisa para anticorpo antifator intrínseco e célula parietal. Os sintomas observados normalmente são os da deficiência crônica de B12.
Gastrite por estresse
Também é conhecida como lesão aguda da mucosa gástrica (LAMG), podendo ser erosões ou úlceras sendo possíveis as seguintes variações:
Úlceras de CUSHING: úlcera de estresse em pacientes com lesão aguda grave do sistema nervoso central.
Úlceras de CURLING: úlcera de estresse em pacientes com grandes queimaduras corporais.
O tratamento e profilaxia deve ser feito com inibidores de bomba de prótons e anti-histamínicos.
Gastrite alcalina
Pode ser causada principalmente por refluxo de substância biliar, e evidenciae o quadro por refratariedade ao uso de inibidores de bomba. Procedimentos cirúrgicos como a derivação Billroth I ou II podem facilitar o refluxo e nesses casos ainda há a possibilidade de cirurgia com realização do y de roux para correção do quadro.
A maioria dos pacientes com sintomas dispépticos tem um quadro autolimitado, sendo assim o uso empírico de IBP a terapêutica mais comum. A persistência do quadro por mais de 4 semanas, perda de peso, anemia, idade > 40 anos, são fatores que nos indicam investigação mais atenta.
Desordens motoras e funcionais
Diagnóstico diferencial que normalmente não acompanham lesão na mucosa, mas acometimentos neurológicos ou musculares.
Gastroparesia
É o atraso no esvaziamento gástrico e pode ter etiologia idiopática, diabética, pós-operatória, obstrutiva. O exame padrão ouro para diagnóstico é a manometria gástrica, porém a cintilografia de esvaziamento, entre outros exames contrastados, podem ser elucidativos.
O tratamento envolve dietas antieméticas e baixo teor de gordura. As medicações procinéticas também estão indicadas. Também pode ser indicado, em casos graves refratários , o tratamento cirúrgico com gastrostomia ou jejunostomia endoscópica.
Dispepsia funcional
Dispepsia inclui sintomas de desconforto no andar abdominal superior, como dor ou queimação epigástrica, distensão, plenitude pós-prandial, empachamento, náuseas e/ou vômitos. São muito inespecíficos, mas podem alertar para doenças do trato gastrointestinal. Na ausência de causas orgânicas que justifiquem o quadro é feito o diagnóstico. Os fatores emocionais são os principais para deflagrar as crises, os critérios Roma IV têm de ser investigados.
Para ter acesso a mais imagens como essa, confira o material completo do Estratégia MED!
Para casos sem sinais de alarme, o controle é feito com dieta, inibidor de bomba e possivelmente procinéticos. Já quando há sinais de alarme deve-se realizar EDA para afastar úlcera, infecção por H. Pylori ou câncer.
Depois de um resumo como esse, você com certeza deu mais um passo em direção a sua aprovação. Vamos juntos construir esse sonho. Vem ser Estratégia MED!
Veja também:
- Residência Médica em Gastroenterologia
- Coloproctologista: o que faz, residência e mais
- Resumo de hemorragia digestiva alta
- Doença de Crohn: o que é, sintomas e muito mais
- Resumo de Diverticulite Aguda: epidemiologia, complicações e mais
- Resumo de doença inflamatória intestinal: manifestações clínicas diagnóstico, tratamento e mais
- Tipos de câncer do estômago