Fala, estrategistas! A vasculite cutânea de pequenos vasos assusta bastante os pacientes pelo aspecto hemorrágico das lesões, por isso, confira os principais aspectos referentes a esta condição que podem aparecer nos seus atendimentos e serem cobrados nas provas de residência médica!
Navegue pelo conteúdo
Dicas do Estratégia para provas
Seu tempo é precioso e sabemos disso. Se for muito escasso neste momento, veja abaixo os principais tópicos referentes à vasculite cutânea de pequenos vasos.
- A principal hipótese fisiopatológica relacionada é ao depósito de imunocomplexos nos pequenos vasos.
- A principal manifestação desta vasculite é a presença de púrpura palpável, bilateralmente em áreas dependentes do corpo como extremidades inferiores e nádegas.
- O diagnóstico da VCPV é geralmente sugerido pela presença de púrpuras associada a história de uso de medicamentos ou infecção recente.
- A biópsia de pele com imunofluorescência direta é a base para o diagnóstico.
- O tratamento é amplamente focado no controle dos sintomas.
Definição da doença
A vasculite cutânea de pequenos vasos (VCPV) é definida como uma vasculite ou angeíte restrita à pele, geralmente leucocitoclástica, sem vasculite sistêmica ou acometimento de outros órgãos. As manifestações cutâneas da VCPV podem ser vistas em outras vasculites sistêmicas.
Muitas vezes, a VCPV é referenciada como sinônimo de vasculite leucocitoclástica. No entanto, é importante entender que este é um termo histopatológico, que define os achados da biópsia na vasculite de pequenos vasos.
Etiologia de vasculite cutânea de pequenos vasos
A incidência anual é de aproximadamente 45 por milhão de indivíduos no mundo baseado em achados histopatológicos de vasculite leucocitoclástica comprovada por biópsia. Pode ocorrer em todas as idades e em ambos os sexos, mas é mais comum em adultos.
A principal hipótese fisiopatológica relacionada é ao depósito de imunocomplexos nos pequenos vasos baseado na detecção de complexos solúveis, hipocomplementemia em muitos pacientes e a deposição de reagentes imunes nos vasos. Cerca de 50 % é de causa idiopática.
Várias classes medicamentosas foram associados a VCPV. As mais relacionadas foram as penicilinas, cefalosporinas, sulfonamidas (incluindo a maioria dos diuréticos de alça e tiazídicos), fenitoína e alopurinol. As drogas podem agir como haptenos para estimular uma resposta imune.
Infecções pelo vírus da hepatite B ou C, HIV e algumas infecções bacterianas como endocardite infecciosa e shunts infectados também estão associados ao desenvolvimento dessa condição. Recentemente foi associado à aquisição da infecção e vacinações da COVID-19.
Manifestações clínicas de vasculite cutânea de pequenos vasos
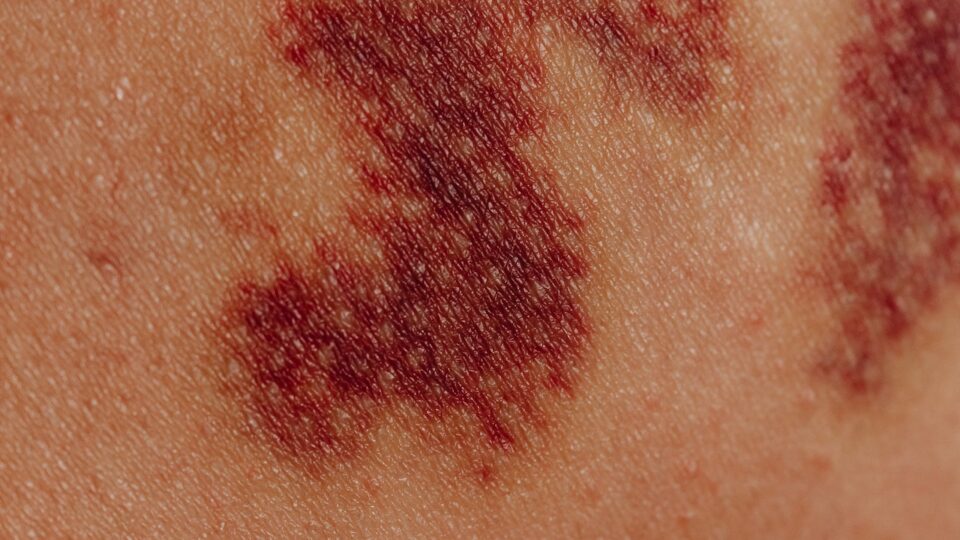
A principal manifestação desta vasculite é a presença de púrpura palpável, bilateralmente em áreas dependentes do corpo, como extremidades inferiores e nádegas. Apresentações unilaterais e lesões localizadas são raras. Outras lesões como petéquias, bolhas hemorrágicas, úlceras e urticária também podem se desenvolver.
As lesões geralmente se iniciam de 7 a 10 dias após exposição a algum fator etiológico, tempo necessário para produzir uma quantidade suficiente de anticorpo para produzir complexos antígeno-anticorpo.
Não há acometimento sistêmico na vasculite cutânea de pequenos vasos. No entanto, o acometimento cutâneo pode ser a primeira manifestação de uma vasculite sistêmica, levando à confusão diagnóstica.
Diagnóstico da vasculite cutânea de pequenos vasos
O diagnóstico da VCPV é geralmente sugerido pela presença de púrpuras associada a história de uso de medicamentos ou infecção recente. A biópsia de pele com imunofluorescência direta é a base para o diagnóstico.
A principal característica histológica na biópsia é o infiltrado neutrofílico circundando e rompendo pequenos vasos (vénulas pós-capilares) associado a depósitos de fibrina. Outra alteração característica é a leucocitoclasia, que representa a degranulação dos neutrófilos que sofrem morte e se decompõem liberando detritos nucleares, também descritos como poeira nuclear.
Se for identificado imunoglobulinas como IgG, IgM ou deposição de complemento na imunofluorescência, um mecanismo de imunocomplexo é sugerido como causa. No entanto, o atraso da biópsia em relação ao início da lesão cutânea pode não evidenciar alterações imunes, sendo o tempo ideal para realização da biópsia entre 24 a 48 horas.
Tratamento da vasculite cutânea de pequenos vasos
Na maioria dos pacientes com vasculite cutânea de pequenos vasos, a condição é autolimitada e se resolve espontaneamente dentro de duas a quatro semanas. Uma vez excluído o envolvimento sistêmico e feito o diagnóstico de VCPV de órgão único, o tratamento é amplamente focado no controle dos sintomas.
Os cuidados de suporte concentram-se no alívio dos sintomas e incluem repouso, elevação das pernas, meias de compressão e tratamento para dor e prurido. A dor pode ser controlada com AINES, dipirona ou paracetamol e o prurido com anti-histamínicos orais.
Existe tratamento especifico destinado a pacientes que evoluem com a forma mais grave da doença, complicada pela presença de bolhas hemorrágicas, necrose cutânea ou ulceração, pois essas manifestações podem levar a infecções secundárias, feridas crônicas e cicatrizes.
Nesses casos, a terapia inicial recomendada é feita com prednisona oral, geralmente com dose de 0,5 mg/kg por dia de peso corporal ideal, administrada até que cesse a formação de novas lesões (geralmente uma a duas semanas) e subsequentemente diminuída ao longo de três a seis semanas.
Em caso de falha com terapia glicocorticoide, pode ser lançada mão da colchicina e dapsona ou podem se beneficiar de terapias imunossupressoras, como azatioprina, micofenolato de mofetil ou metotrexato.
Veja também:
- Resumo sobre epidermólise bolhosa: diagnóstico, tratamento e mais!
- Resumo de carcinoma basocelular: manifestações clínicas, diagnóstico, tratamento e mais
- Resumo de intoxicação exógena
- Resumo de dermatite atópica
- Resumo de urticária
- Resumo sobre tecido epitelial: estruturas, funções e mais!
Referências bibliográficas:
- Baigrie D, Goyal A, Crane JS. Leukocytoclastic Vasculitis. [Updated 2022 Aug 8]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK482159/
- Brandt HRC, Arnone M, Valente NYS, Criado PR, Sotto MN. Vasculite cutânea de pequenos vasos: etiologia, patogênese, classificação e critérios diagnósticos – Parte I. An Bras Dermatol [Internet]. 2007Sep;82(5):387–406. Available from: https://doi.org/10.1590/S0365-05962007000500002
- Carmen Gota. Overview of cutaneous small vessel vasculitis. Disponível em Uptodate.
- Crédito da imagem em destaque: Pexels